Add your promotional text...
Сотрудничество клиники KAF International с профессиональными врачами-травматологами из Ирака.
3/22/20252 мин чтение


Клиника KAF International сотрудничает с партнерами из Ирака - профессиональными врачами-травматологами, которые специализируются на замене тазобедренного и коленного суставов, лечении переломов, артроскопии коленного и плечевого суставов и других процедурах.
Замена тазобедренного, коленного, локтевого и плечевого суставов.
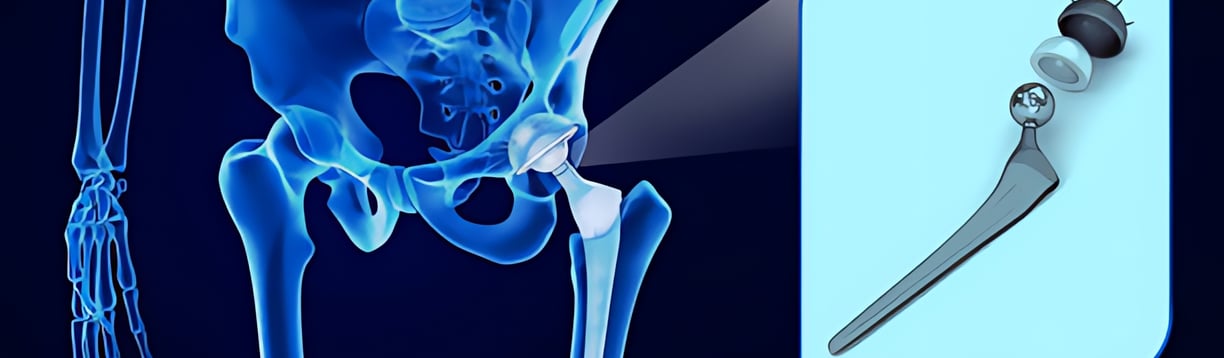
Клиника KAF International
ЭНДОПРОТЕЗИРОВАНИЕ ПРЕМИУМ-КЛАССА
ЖИЗНЬ БЕЗ БОЛИ СТАНОВИТСЯ РЕАЛЬНОСТЬЮ!
⛔️ Оставьте боль в прошлом!
Каждый шаг причиняет страдания?
Суставы не дают жить полноценно?
⚡️ Клиника KAF International совместно с доктором Аль-Муттаири Рами Хусейн предлагает революционное решение – эндопротезирование по уникальной цене "ВСЁ ВКЛЮЧЕНО"!
Почему действовать нужно прямо сейчас?
❌ Время – ваш враг: чем дольше вы ждете, тем больше ограничений в движении.
KAF International – свобода движения начинается здесь.
🦿 Замена тазобедренного и коленного сустава
Что входит в стоимость операции?
Обследование перед операцией:
🩺 Анализы (полный комплекс).
❤️ Консультация кардиолога + ЭКГ + УЗИ сердца.
🦵 Консультация сосудистого хирурга + УЗДГ сосудов нижних конечностей.
🩺 Консультация терапевта.
🩸 Кровь + плазма (при необходимости).
🏥 Операция по замене сустава.
⚙️ Имплант (бесцементный, премиум-класса).
💤 Наркоз.
💊 Лекарства во время и после операции (все препараты сертифицированы).
📸 Рентген после операции.
🏋️♂️ Реабилитация.
🛏️ Пребывание в стационаре (3–5 дней).
🩺 Осмотр терапевта после операции.
🍽 3-разовое питание.
📄 Юридические документы:
Гарантия на 20 лет.
Выписка и сертификат.
♿️ Оформление инвалидности (при необходимости).
🩺 Наблюдение травматолога до полного восстановления.
KAF International – передовые технологии для вашего здоровья!
📍 Спешите – акция ограничена!
Эндопротезирование коленного сустава малоинвазивными методами
Операции по замене коленного сустава выполняет опытный ортопед-травматолог. После операции и реабилитации вы вернётесь к нормальной жизни без боли и даже сможете заниматься некоторыми видами спорта. Замена сустава может быть полной или частичной - это зависит от конкретного случая. Срок службы современных протезов составляет 15-30 лет, после чего имплант можно заменить.
В центре KAF операции проводятся малоинвазивными методами с использованием современного оборудования и сертифицированных протезов под контролем квалифицированных специалистов.Когда нужна замена коленного сустава?
Если лекарства, физиотерапия и массаж не помогают восстановить функции сустава, при сильных повреждениях, когда консервативное лечение уже неэффективно, рекомендуется операция.
Последствия отказа от операции:
Хроническое воспаление костей и органов таза
Развитие остеохондроза
Проблемы со стопами
Поражение второго колена
Искривление позвоночника
Атрофия мышц больной ноги
О протезах:
Используемые в KAF эндопротезы - высококачественные и надёжные. Срок их службы от ведущих европейских и американских производителей - 15-30 лет. Долговечность зависит от:
Опыта хирурга
Качества протеза
Индивидуальных особенностей пациента (вес, состояние тканей, сопутствующие заболевания)
Уровня физической активности
Существует несколько видов эндопротезирования коленного сустава:
Частичное
Операция проводится с заменой части колена. Протез устанавливается вместо внутреннего или внешнего мыщелка. Показания - состояния коленного сустава после травм, начальный артроз, когда другие части колена не повреждены.Тотальное (полное)
Полная замена коленного сустава выполняется при повреждении сустава и значительной части большеберцовой и бедренной костей. В нашем центре KAF полное эндопротезирование выполняется малоинвазивными методами, что делает его подходящим для пожилых пациентов и людей с сопутствующими заболеваниями.Онкологическое
Операция направлена на сохранение колена, поврежденного вследствие онкологического заболевания. Использование интраоперационного флюороскопического контроля обеспечивает высокую точность вмешательства.Ревизионное
Проводится для замены изношенного протеза или при инфекционных осложнениях после первичного эндопротезирования. При инфекционных осложнениях протез удаляют, проводят промывание и устанавливают временный имплант-спейсер. После лечения инфекции устанавливают новый протез.
Диагностика коленного сустава
Чтобы подтвердить необходимость эндопротезирования, сначала нужно провести диагностику колена. Для этого могут использоваться разные виды обследований, включая:
визуальный осмотр на предмет повреждений и сбор анамнеза пациента, который ортопед-травматолог проводит на первичной консультации;
УЗИ, КТ, МРТ коленного сустава;
лабораторные анализы.
Если консультация и комплексная диагностика подтверждают необходимость эндопротезирования коленного сустава, врач назначает день операции и необходимые дополнительные обследования и медикаменты. Обычно хирургическое вмешательство является плановым и проводится, когда психическое и физическое состояние пациента удовлетворительное.
Как производится эндопротезирование коленного сустава в клинике «КАФ»?
В нашем медицинском центре «КАФ» эндопротезирование проводится по установленным Минздравом протоколам замены сустава и включает все необходимые этапы:
подготовка к операции;
малоинвазивное хирургическое вмешательство;
реабилитация на базе клиники
При подготовке к операции выполняются необходимые диагностические мероприятия, инструментальные и лабораторные исследования. Для создания проекта протеза используются данные МРТ и специальная программа по моделированию 3D. Еще перед операцией важно правильно выполнить планировку осей обеих конечностей, четко их просчитать. От этого зависит ход и успех хирургического вмешательства.
Особенности операции
В ходе хирургического вмешательства используются ведущие малоинвазивные методики, поэтому период реабилитации существенно сокращается. Время операции от 45-60 минут. В зависимости от индивидуального состояния наркоз выбирается общее или эпидуральное — когда пациент находится в сознании, но не чувствует ничего в нижней части тела. При тотальном эндопротезировании этапы операции следующие:
-введение анестезии/наркоза;
-надрез на колене;
-смещение коленной чашечки;
-удаление поврежденных хрящей и костных тканей;
-установка протеза бедренной кости;
-замена верхней части большеберцовой кости с вживлением плоского импланта и полиэтиленовой вкладки, заменяющей хрящ;
-фиксация компонентов протеза;
-проверка подвижности восстановленного колена;
-ушивание.
После операции на коленный сустав нахождение в стационаре 3-5Д. В течение этого времени пациент получает антибиотикотерапию, другие медицинские препараты, препятствующие риску появления осложнений, ускоряют восстановление организма после хирургического вмешательства. Также на базе нашего медицинского центра пациент проходит физиопроцедуры, принимает необходимые меры, которые входят в курс реабилитационной программы.
Показания для проведения эндопротезирования коленного сустава
Эндопротезирование показано при наличии следующих симптомов и состояний:
-ревматоидный артрит;
-болезнь Бехтерева;
-красная волчанка;
-остеоартроз;
-травмы разной этиологии;
-утрата возможности двигаться;
-постоянные сильные боли, не утихающие с приемом медицинских препаратов;
-серьезное ограничение функциональности коленного сустава.
После консультации врач устанавливает необходимость операции, определяет вид эндопротезирования (частичный или тотальный), направляет на диагностику.
Противопоказания
Операция на колене является серьезным хирургическим вмешательством. Существуют случаи, когда эндопротезирование коленного сустава противопоказано:
-сердечно-сосудистая недостаточность;
-обострение хронических заболеваний;
-поздние стадии онкологических заболеваний;
-туберкулез;
-остеомиелит (инфекции костей и мягких тканей);
Также операция не производится, если у пациента инфекционные заболевания, лихорадка, тяжелые состояния. Сначала нужно нормализовать здоровье, закончить курс антибиотиков, препаратов с антикоагулянтными свойствами. Затем вы можете обращаться к нам и готовиться к малоинвазивному эндопротезированию
Реабилитация после операции: что нужно знать
После операции по замене коленных суставов необходимо пройти несколько этапов реабилитации. Первый этап пациент проходит в медцентре. По прошествии нескольких дней его переводят на амбулаторное лечение. Первые 4 недели после эндопротезирования при ходьбе следует использовать костыли, позже — специальный тростник. Чтобы организм быстрее адаптировался к протезу, рекомендуется следовать следующим советам врачей:
избегать резких движений с перегрузками;
не делать скручивая движения;
исключить маховые движения ногой.
Физические нагрузки требуются дозированные. Для восстановления хорошего физического состояния пациенту необходимо около 6 месяцев. При этом реабилитационные мероприятия приступают уже на 3-4 день после операции. Врач назначает щадящий двигательный режим для ранней активации пациента:
напряжение четырехглавой мышцы бедра;
вовлечение конечности в прооперированном коленном суставе;
разработка задних и передних бедренных мышц;
сгибание/разгибание колена.
Мероприятия проводятся под контролем специалиста. Для предотвращения травм тканей пациент должен четко следовать всем указаниям врача относительно реабилитационных упражнений. К передовым восстановительным методикам относятся:
ударно-волновая терапия;
декомпрессионная терапия;
тракционная терапия;
физиотерапия;
Механотерапия.
Применение таких средств способствует следующим эффектам:
существенное улучшение состояния мышц;
ускорение восстановления движений в прооперированном суставе;
ускорение срока полного восстановления тканей и организма в целом;
улучшение кровообращения, микроциркуляции;
снижение рисков появления послеоперационных осложнений
Чтобы искусственный сустав прослужил дольше, врачи рекомендуют не набирать лишний вес, сбалансированно питаться, вести активный и одновременно щадящий для колена образ жизни. Также следует избегать физических перегрузок, скачков на прооперированной ноге. Можно заниматься плаванием, спортивной ходьбой, гимнастикой.
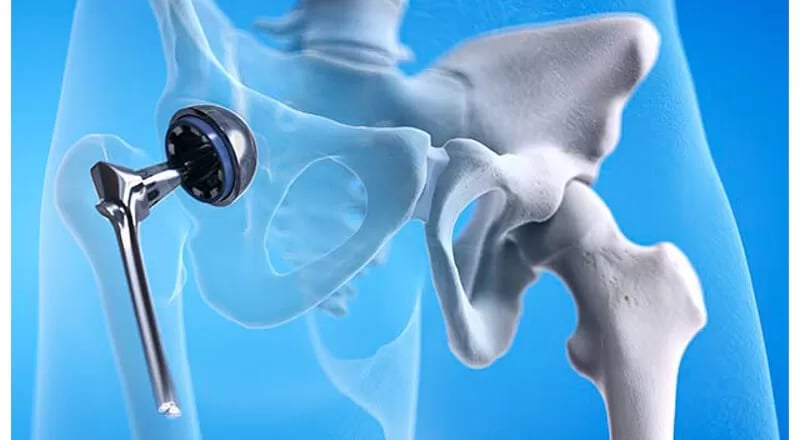
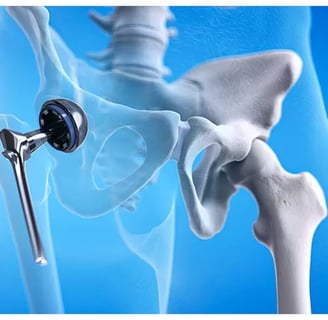
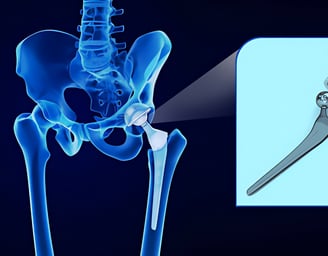
Эндопротезирование тазобедренного сустава малоинвазионными методами
Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Содержание:
Причины повреждения тазобедренных суставов
Симптомы повреждения тазобедренного сустава
Диагностика тазобедренных суставов
Лечение заболеваний тазобедренных суставов
Показания к эндопротезированию тазобедренного сустава
Противопоказания к эндопротезированию
Тотальное и частичное эндопротезирование тазобедренного сустава
Как проводят малоинвазивное эндопротезирование тазобедренных суставов
Возможные осложнения эндопротезирования
Ежегодно в мире производится от 800 тыс. до 1,3 млн операций по замене тазобедренных суставов. Это самые большие суставы нашего организма, подвергающиеся большим нагрузкам.
Ткани суставов практически не восстанавливаются, поэтому многим пациентам с переломами и артрозом требуется эндопротезирование – замена поврежденного сустава высокотехнологичным протезом, полностью повторяющим физиологическую форму и функциональность. Операция восстанавливает функцию конечности, освобождает пациентов от боли и позволяет вернуться к полноценному образу жизни.
Технология эндопротезирования постоянно усовершенствуется. Сейчас его можно провести малоинвазивным методом, благодаря чему реабилитационный период сокращается и становится легче.
Причины повреждения тазобедренных суставов
Тазобедренные суставы чаще страдают у людей пенсионного возраста, профессиональных спортсменов и пациентов с хроническими заболеваниями. Операция на тазобедренном суставе может потребоваться при:
-врожденных аномалиях развития сустава;
-травмах (ушиб, перелом шейки бедра);
-артрозе или артрите;
-остеопороз;
-некрозе головки бедренной кости;
-изящные хрящевой ткани;
-постоянных высоких нагрузках на сустав;
-эндокринных патологиях (например, при сахарном диабете);
-болезнях нервной системы;
-аутоиммунных заболеваниях;
-сколиозе, плоскостопии;
-паховой грыжи;
-ожиренные и т.д.
Симптомы повреждения тазобедренного сустава
Основные симптомы – это боль и ограничение подвижности.
Специалисты "KAFinternational" рассказывают, что в случае несчастного случая боль может быть резкой, а при хронических заболеваниях – ноющей, носить периодический характер, усиливаться со временем. Боль может возникать только в конце дня или при физических нагрузках. Может быть наоборот – резким, беспокоить пациента только при определенных движениях. Ограничение подвижности проявляется тем, что пациенту сложно повернуть ногу или он не может сделать шаг большего размера.
Кроме того, поводом для обращения к врачу есть спазмы мышц ноги и развитие хромоты. Если возникает впечатление, что одна нога стала короче другой – также нужно обратиться к специалисту.
Такие симптомы нельзя игнорировать, потому что вызывать их может артрит, артроз или другое серьезное заболевание. На ранних стадиях эффективно медикаментозное лечение и физиотерапия, тогда как на поздних требуется хирургическое вмешательство.
Хрящевая ткань, которая в первую очередь страдает при поражении суставов, не восстанавливается. Поэтому без своевременного лечения боль станет постоянной, а подвижность сустава резко ограничится. Причины повреждения тазобедренных суставов
Диагностика тазобедренных суставов
Лечением суставов и других заболеваний опорно-двигательного аппарата занимаются ортопеды-травматологи. Во время первого приема врач изучит жалобы и историю болезни, проведет осмотр и назначит инструментальные исследования для подтверждения диагноза.
Обследовать суставы можно с помощью:
рентгена;
компьютерной томографии;
магнитно-резонансная томография.
Также не исключено назначение анализов крови и других исследований по комплексной оценке состояния здоровья.
Лечение заболеваний тазобедренных суставов
Методы лечения зависят от диагноза и степени повреждения тазобедренного сустава. При артрите, артрозе и других заболеваниях ранних стадиях применяют медикаментозное лечение, физиотерапевтические процедуры, лечебную физкультуру и массаж. Это позволяет замедлить патологические процессы, ослабить боль и снять скованность. При более тяжелых патологиях может потребоваться хирургическое вмешательство (артроскопия) или смена сустава протезом.
Показания к эндопротезированию тазобедренного сустава
Основными показаниями считаются:
-Артроз 3 и 4 стадии;
-Ревматоидный артрит;
-Асептический некроз головки бедренной кости;
-Внутрисуставный перелом (при неэффективности других методов лечения);
-Двусторонний фиброзный или костный анкилоз (сращивание поверхностей сустава);
-Новообразование в бедренной кости, требующее удаления сустава;
-Ложные суставы шейки бедренной кости.
-Эндопротезирование назначают преимущественно тогда, когда пораженный сустав вызывает постоянную боль и теряет подвижность, что приводит к резкому -ухудшению качества жизни.
Противопоказания к эндопротезированию
Эндопротезирование подходит не всем пациентам. В некоторых случаях существует высокий риск отторжения протеза и развития осложнений.
Операция противопоказана при:
-тяжелых заболеваниях сердца и сосудов;
-дыхательной, почечной, печеночной недостаточности;
-некоторых эндокринных заболеваниях;
-воспалении мягких тканей в области протезирования;
-выраженном остеопорозе;
-сильном ожирении;
-варикозное расширение вен;
-гнойных инфекциях;
-психических расстройствах и т.д.
Некоторые из этих противопоказаний относительны, то есть операция может быть проведена после устранения мешающего фактора.
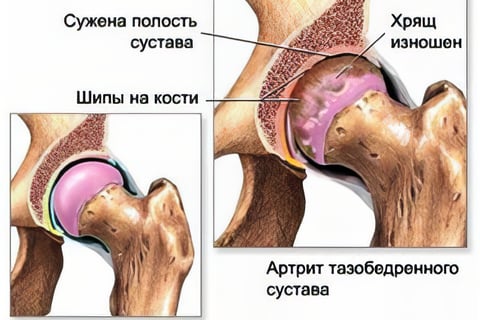
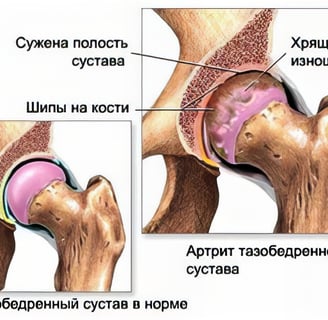
Тотальное и частичное эндопротезирование тазобедренного сустава
Существует два вида эндопротезирования:
тотальное;
частичное.
При тотальном производят замену головки и шейки бедренной кости, поверхности тазобедренной впадины и суставного хряща, то есть всех элементов сустава и тканей, к которым он крепится.
При частичном эндопротезировании головка бедра сохраняется. Удаляют только остеофиты (костные наросты) и поврежденный хрящ. При необходимости также очищают и вертлужную впадину, после чего устанавливают протез.
Для его крепления производят:
цементную фиксацию – используют биологический клей, надежно соединяющий кость с элементами сустава;
бесцементную – используют конструкции с неровной поверхностью, что со временем обеспечивает сращение с костью;
смешанную – используют оба метода.
Способ фиксации зависит от многих факторов – врач выбирает индивидуально.
Как проводят малоинвазивное эндопротезирование тазобедренных суставов
В клинике KAFinternational, оснащенной современным оборудованием, эндопротезирование проводят малоинвазивными методами. Это более щадящая техника, после которой пациенты восстанавливаются быстрее.
Этапы эндопротезирования в «KAFinternational»:
предоперационная подготовка – КТ сустава, лабораторные анализы, ЭКГ и другие исследования по показаниям;
3D-моделирование – с помощью специальной компьютерной программы КТ и МРТ-снимки обрабатываются и формируется объемное изображение, работая с которым в виртуальном пространстве хирург подбирает соответствующий протез и тактику операции;
установка протеза – хирург производит продольный разрез в области сустава и обеспечивает доступ к нему, удаляет поврежденные ткани и устанавливает протез;
послеоперационное восстановление – через пару часов после операции пациента переводят в комфортную палату для послеоперационного восстановления.
При малоинвазивном эндопротезировании используют эндоскопические методики, позволяющие свести к минимуму повреждение мягких тканей. Такая операция производится под наркозом и длится около 20-40 мин.
Возможные осложнения эндопротезирования
Эндопротезирование – это довольно сложная операция, поэтому на 100% исключить риск осложнений сложно, хотя усилия врачей всегда направлены на успешное и безопасное лечение пациента.
Для минимизации риска осложнений пациенту важно ответственно подойти к выбору клиники и специалиста для проведения хирургического лечения. Это позволит снизить вероятность развития наиболее частых осложнений – отторжение искусственного сустава и его вывиха, ограниченной подвижности в результате ошибки в процессе установки протеза.
В зоне ответственности медицинского персонала предупреждение таких осложнений как инфицирование раны и повреждение крупных сосудов и нервов в ходе операции.
Тщательная диагностика перед началом лечения позволяет свести к минимуму риск развития инсульта, инфаркта или тромбоза вен в ходе операции.




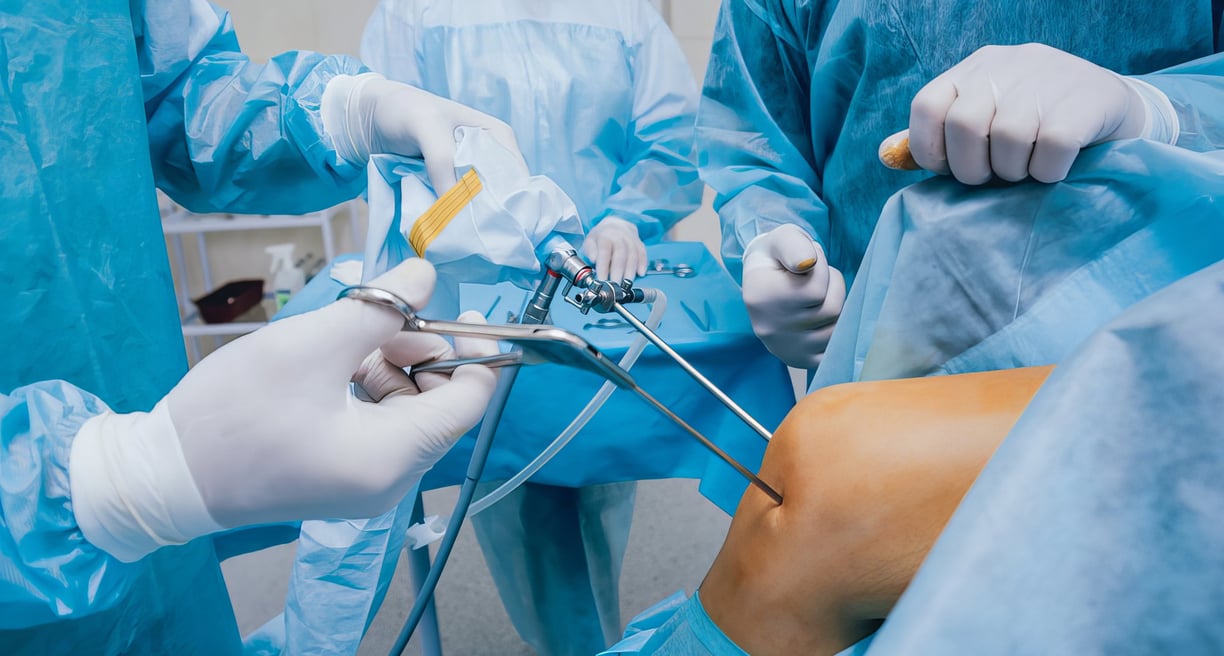
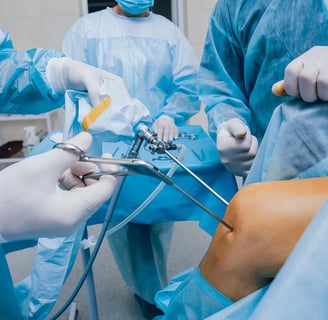
Артроскопия коленного сустава
Артроскопия коленного сустава – это минимально инвазивная хирургическая процедура, позволяющая врачам осматривать и лечить проблемы в коленном суставе. Во время операции из-за маленького разреза в коже в колено вводится артроскоп – тонкая трубка с камерой, передающая изображение внутренней части сустава на экран. Это позволяет врачу наблюдать за состоянием хрящей, связок и других структур, а также выполнять необходимые лечебные манипуляции, такие как удаление частиц поврежденного хряща или устранение воспаленных тканей. Артроскопия колена часто применяется для диагностики и лечения травм, артрита и других заболеваний, которые могут вызвать боль и ограничение подвижности. Благодаря этой процедуре пациенты обычно быстрее восстанавливаются и возвращаются к активному образу жизни.
Когда нужно проводить артроскопию коленного сустава
Врач рекомендует проведение артроскопии в тех случаях, когда консервативное лечение неэффективно или невозможно. Эта операция незаменима при лечении коленного, плечевого, голеностопного суставов.
Артроскопия колена проводится для диагностики или лечения таких патологий коленного сустава:
-травмы колена,
-артрозы или артриты,
-разрывы или повреждения передней и/или задней крестообразной связки,
-вывих или нестабильность надколенника,
-повреждение синовиальной оболочки,
-износ хрящевой ткани, ведущий к разрушению хряща,
-киста мениска,
-хронические воспаления в области сустава,
-наличие излишней воды, наростов, осколков кости в суставе.
-Также артроскопию используют при проведении биопсии.
-Проведение артроскопии колена в KAFinternational
Перед проведением артроскопии коленного сустава нужно сдать ряд анализов, чтоб выявить сопутствующие патологии. Врач может назначить ЭКГ и общие анализы крови, мочи. За неделю до вмешательства следует исключить прием алкоголя. Последний прием пищи должен быть за 6 часов до операции и лучше будь это легкая пища.
Как проходит операция
Вмешательство происходит под общим наркозом или спинальной анестезией. После погружения в медикаментозный сон ортопед-травматолог получает доступ к колену. Наиболее часто применяют передний доступ. Он может быть нижним латеральным, нижним медиальным и латеральным верхним доступом. В этом случае производят три прокола для артроскопа, инструментария и доступа в верхней части сустава. При необходимости удаления синовиальной оболочки или лоскута заднего угла мениска, а также при восстановлении задней крестообразной связки используют задний доступ (задний внутренний или задний наружный). Всего в суставе 8 точек, через которые можно получить необходимый доступ.

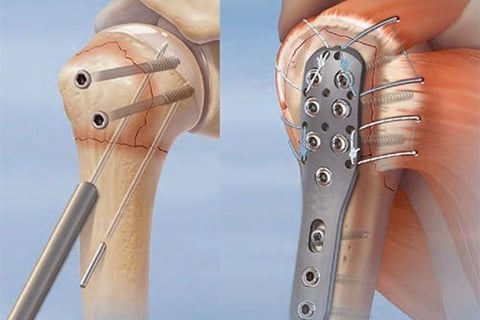
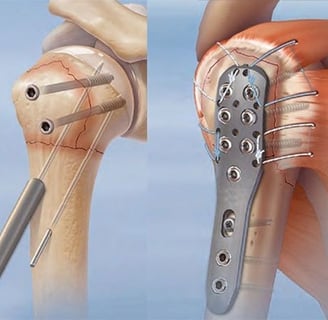
Лечение переломов и вывихов:
Лечение переломов и вывихов зависит от их типа, локализации и степени тяжести. Ниже приведены основные принципы лечения:
Лечение переломов
1. Первая помощь:
- обеспечить спокойствие поврежденной конечности.
- Приложить холод для уменьшения отека и боли.
- зафиксировать концовку с помощью шины или подручных средств.
- обратиться за медицинской помощью.
2. Диагностика:
- рентген, КТ или МРТ для определения типа перелома.
3. Основное лечение:
- консервативное лечение (при не осложненных переломах):
- наложение гипсовой повязки или использование ортеза.
- обезболивающие препараты (например, ибупрофен, парацетамол).
- хирургическое лечение (при сложных переломах):
- остеосинтез (фиксация отломков с помощью винтов, пластин или штифтов).
- наложение аппарата Илизарова (при сложных переломах).
4. Реабилитация:
- физиотерапия (магнитотерапия, электрофорез).
- лечебная физкультура (ЛФК) для восстановления подвижности.
- массаж и разработка суставов
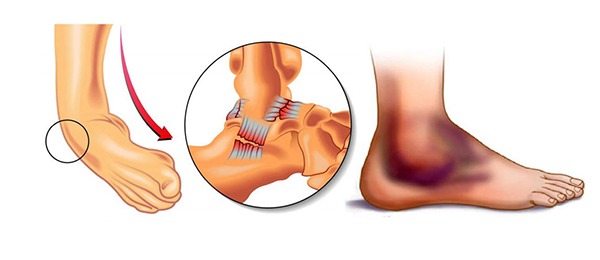
Лечение вывихов
1. Первая помощь:
- не пытаться вправить вывих самостоятельно.
- зафиксировать концовку в том положении, в котором она находится.
- приложить холод для уменьшения отека.
- обратиться к врачу.
2. Диагностика:
- рентген или МРТ для подтверждения вывиха и исключения перелома.
3. Основное лечение:
- вправление вывиха (выполняется только врачом под местной или общей анестезией).
- наложение фиксирующей повязки или гипса на несколько недель.
- обезболивающие препараты (например, кеторолак, диклофенак).
4. Реабилитация:
- физиотерапия для улучшения кровообращения и восстановления тканей.
- ЛФК для укрепления мышц и связок.
- постепенное возвращение к физической активности.
Общие рекомендации
- Соблюдайте все назначения врача.
- Не нагружайте поврежденную конечность до полного восстановления.
- При появлении сильной боли, отека или онемения обратитесь к врачу.
Если вы подозреваете перелом или вывих, обязательно обратитесь за медицинской помощью! Самолечение может привести к осложнениям.
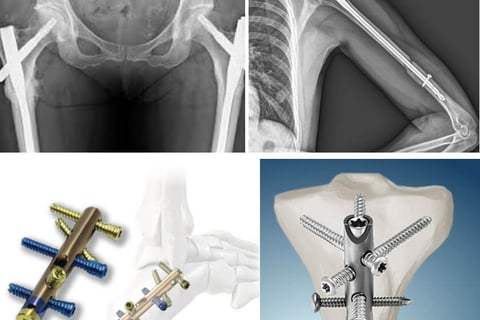
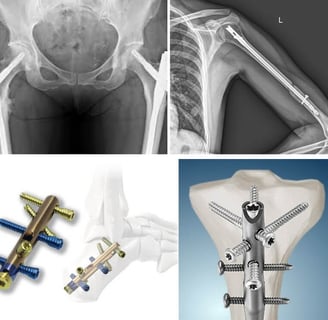


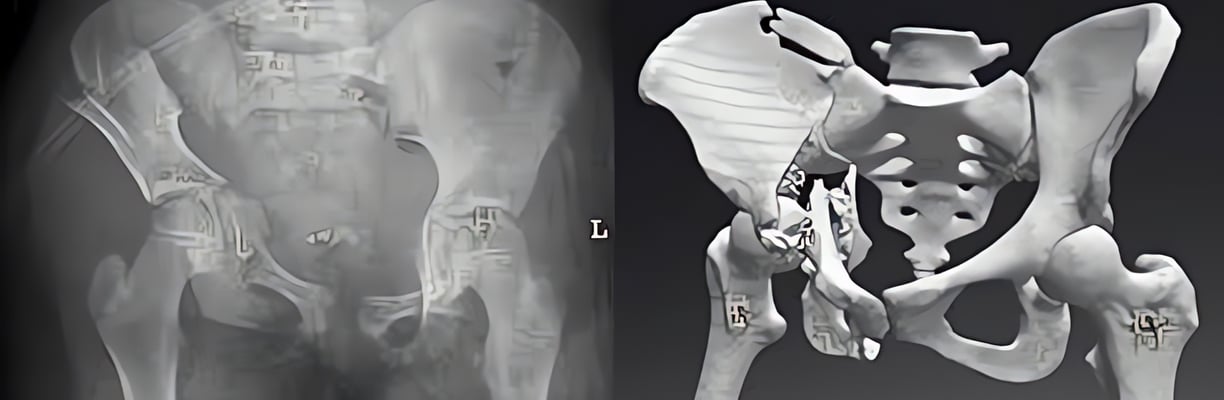
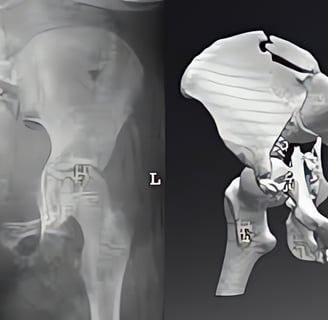
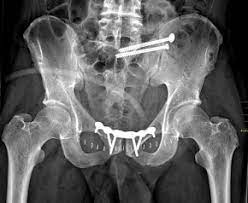
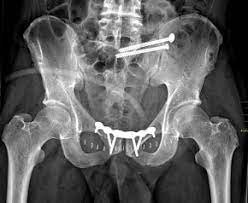
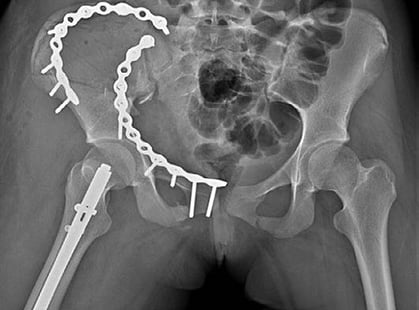
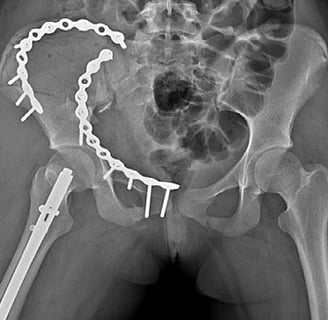
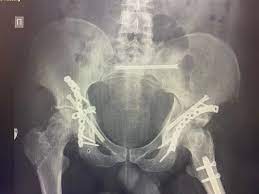
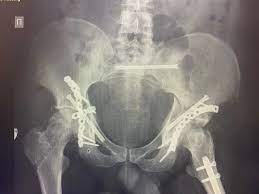
Клиника KAF International: специализированный центр хирургии переломов тазовой кости
Почему хирургия переломов тазовой кости важна?
Переломы тазовой кости представляют собой серьезные травмы, которые могут возникнуть вследствие дорожно-транспортных происшествий, падений с высоты или спортивных травм. Из-за сложного анатомического строения таза такие переломы требуют тщательного хирургического вмешательства, чтобы обеспечить восстановление функций и избежать осложнений, таких как:
- трудности при движении.
- хроническая боль.
- проблемы с мочеполовой системой.
- нестабильность таза.
Почему больница KAF International является лучшим выбором?
1. Специализированная команда врачей:
– Больница имеет команду хирургов с большим опытом в хирургии костей, особенно в сложных операциях на тазу.
– Команда работает вместе с анестезиологами, физиотерапевтами и медсестрами, чтобы обеспечить комплексный уход.
2. Современные технологии:
- Больница использует новейшие хирургические методы, такие как лапароскопическая хирургия и методы внутренней фиксации для точного лечения.
- используются современные методы диагностики.
3. Комплексные программы реабилитации:
- Больница предлагает индивидуальные программы реабилитации для пациентов с переломами таза, включая физиотерапию и упражнения по восстановлению подвижности и силы.
- Пациенты находятся под наблюдением после операции для обеспечения полного выздоровления и избегания осложнений.
4. Уход после операции:
- Клиника обеспечивает комплексный медицинский уход после операции, включая контроль боли, профилактику инфекций и психологическую поддержку.
Услуги, предоставляемые больницей KAF International
1. Точная диагностика:
- комплексный клинический осмотр.
- использование современных методов визуализации для определения типа перелома и его воздействия на окружающие ткани.
2. Хирургическая фиксация переломов:
- внутренняя фиксация с помощью винтов, пластин или стержней.
– реконструктивные операции на тазу в сложных случаях.
3. Контроль боли:
- комплексные программы для контроля боли до и после операции.
4. Медицинская реабилитация:
- интенсивные сеансы физиотерапии для восстановления подвижности.
- упражнения для укрепления мышц вокруг таза.
5. Психологическая поддержка:
– Психологическая помощь пациентам для преодоления трудностей, связанных с травмой.
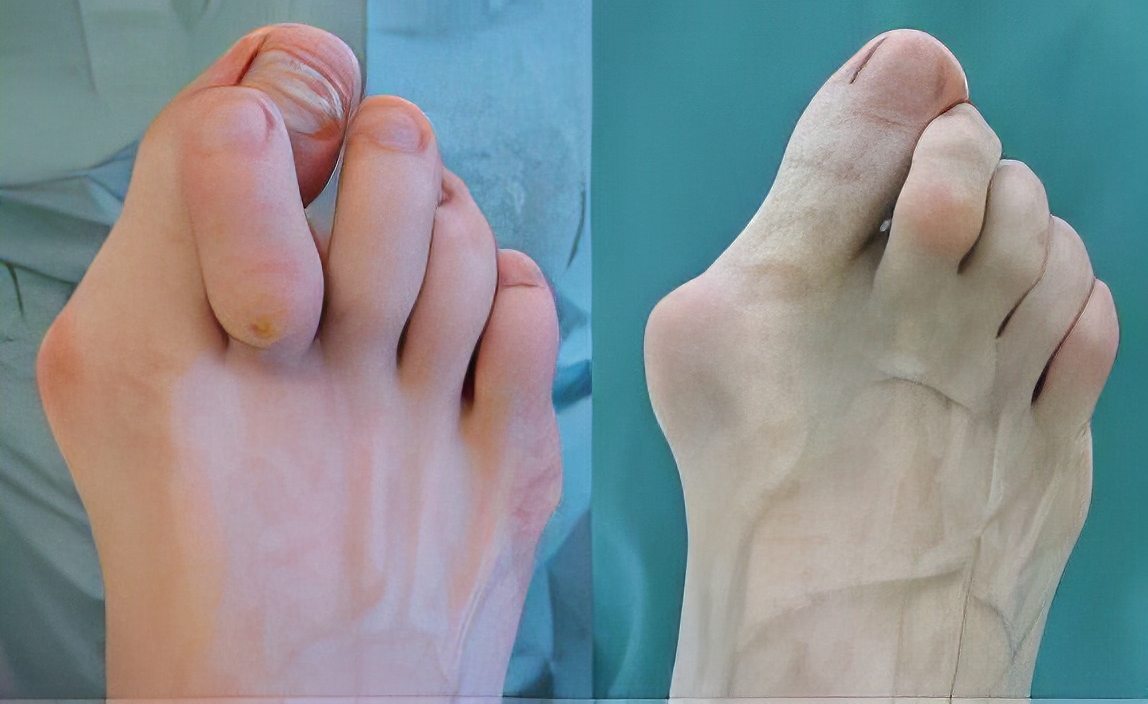
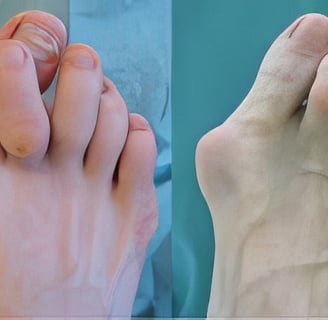
Лечение вальгусной деформации стопы
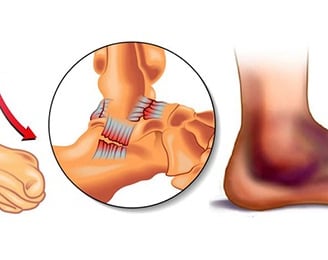
Hallux valgus (вальгусная деформация первого пальца стопы) — одна из наиболее распространенных деформаций стопы, встречающаяся преимущественно у женщин разных возрастов. Из-за хронических нарушений биомеханики стопы происходят изменения в первом плюснефаланговом суставе, в результате чего первый палец смещается из своего нормального положения и отклоняется кнаружи. С течением времени возникает риск сопутствующих деформаций других пальцев стопы, что свидетельствует о комплексности проблемы и требует особого внимания.
Формирование визуальных изменений, часто называемых "косточкой", является реакцией костно-хрящевой ткани на нарушение соотношения суставных поверхностей из-за вальгизации первого пальца. Головка плюсневой кости в суставе смещается из своего физиологического положения, что в сочетании с чрезмерным трением и давлением обуви приводит к запуску процесса артроза. Это может сопровождаться отеком, болью и ограничением подвижности. Таким образом, в области сустава растет болезненное выпячивание, которое называется экзостозом или бунионом, и является одним из симптомов халюса вальгуса.
Деформация может некоторое время оставаться безболезненной, поэтому на ранних стадиях часто считают косметической, а не медицинской проблемой. Однако с ростом кости и увеличением зоны поражения появляется боль, заставляющая пациента обращаться к врачу. Из-за болевого синдрома довольно часто возникает нарушение походки, что негативно влияет на другие суставы нижних конечностей.
Методы лечения вальгусной деформации стопы
1. Консервативное лечение:
- Ортопедические средства: Использование специальных вкладок, ортезов или бандажей для коррекции положения пальца и уменьшения нагрузки на сустав.
- Удобная обувь: выбор обуви с широким носом и мягкой подошвой для уменьшения давления на "косточку".
- Физиотерапия: Массаж, лечебная гимнастика и другие методы улучшения мышечного тонуса и подвижности сустава.
- Лекарство: Противовоспалительные и обезболивающие препараты для снятия симптомов.
2. Хирургическое лечение:
– Остеотомия: Хирургическое удаление части кости для восстановления правильного положения пальца.
- артродез: Фиксация сустава в правильном положении.
- Резекция экзостоза: Удаление "косточки" для снятия боли и восстановления функции стопы.
3. Реабилитация:
– после операции назначается курс физиотерапии и лечебной физкультуры для восстановления подвижности и функции стопы.
- Рекомендации по выбору обуви и образа жизни для предотвращения рецидивов.
Профилактика вальгусной деформации
- Ношение удобной обуви с низким каблуком и широким носом.
- регулярное выполнение упражнений для укрепления мышц стопы.
- контроль веса для уменьшения нагрузки на стопы.
– своевременное обращение к врачу при появлении первых симптомов деформации.
Вальгусная деформация стопы – это серьезная проблема, требующая комплексного подхода к лечению. Консервативные методы эффективны на ранних стадиях, но в случаях значительной деформации может потребоваться хирургическое вмешательство. Больница KAF International предлагает современные методы лечения и реабилитации, чтобы обеспечить пациентам полное выздоровление и улучшение качества жизни
